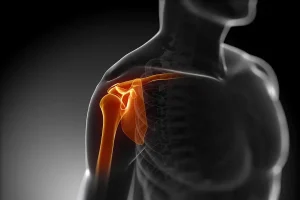
دررفتگی شانه ، یکی از شایع ترین و در عین حال دردناک ترین آسیب های ارتوپدی است که میتواند زندگی روزمره و فعالیتهای فرد را بهطور جدی مختل کند. این آسیب زمانی رخ میدهد که استخوان بازو از محل طبیعی خود در مفصل شانه بیرون میزند. چون مفصل شانه یکی از متحرک ترین مفاصل بدن انسان است، بیشتر از دیگر مفاصل در معرض دررفتگی قرار دارد. این آسیب سبب بروز درد شانه و ناتوانی در حرکت دادن شانه می شود.
آشنایی با علائم، علل، روش های درمان و پیشگیری از این آسیب، برای همه بهویژه ورزشکاران، افرادی با مشاغل فیزیکی و حتی افراد عادی بسیار ضروری است.
برای درک بهتر دررفتگی شانه ، ابتدا باید با ساختار آن آشنا شویم. شانه یکی از پیچیدهترین مفاصل بدن است که از تلاقی سه استخوان اصلی تشکیل شده: استخوان بازو (هومروس)، استخوان کتف (اسکاپولا) و استخوان ترقوه (کلاویکل). این مفصل به کمک رباطها، عضلات و تاندونها به حرکت در میآید و دامنه حرکتی بسیار وسیعی دارد.
یکی از ویژگیهای خاص مفصل شانه، دامنه حرکتی بالا در کنار پایداری نسبی کمتر آن نسبت به سایر مفاصل است. به زبان ساده، شانه طراحی شده تا بتواند در جهتهای مختلف بچرخد، اما این انعطافپذیری بالا، آن را مستعد آسیبهایی مانند دررفتگی شانه میکند. عضلات روتاتور کاف، رباطهای شانه و کپسول مفصلی نقش محافظتی دارند اما در برابر فشار ناگهانی یا ضربه شدید، این پایداری ممکن است از بین برود.
با افزایش سن، یا در صورت فعالیتهای فیزیکی سنگین بدون گرمکردن مناسب، این ساختار میتواند آسیبپذیرتر شود. دانستن این ساختار به ما کمک میکند بفهمیم چرا شانه بیشتر از زانو یا آرنج در معرض دررفتگی قرار دارد.
علل و عوامل خطر
دررفتگی شانه معمولاً بر اثر ضربه ناگهانی یا فشار شدید به شانه اتفاق میافتد. از دلایل شایع آن میتوان به موارد زیر اشاره کرد:
ورزشهای پُرتحرک: ورزشهایی مانند فوتبال، بسکتبال، والیبال، کشتی یا ژیمناستیک به دلیل برخوردهای شدید یا حرکات پرتابی، بیشتر فرد را در معرض خطر دررفتگی شانه قرار میدهند.
سقوط مستقیم روی دست یا شانه: هنگام زمین خوردن، اگر فرد با دست باز فرود بیاید، فشار حاصل میتواند مفصل شانه را از جای خود خارج کند.
تصادفات رانندگی یا موتورسواری: برخورد شدید در تصادف، مخصوصاً زمانی که شانه مستقیماً به جایی برخورد کند، از دیگر دلایل رایج دررفتگی است.
علاوه بر اینها، برخی افراد بهطور ژنتیکی یا بهدلیل ساختار بدنی خاص، مفاصل ناپایداری دارند که اصطلاحاً به آنها “هایپر موبایل” گفته میشود. این افراد حتی ممکن است بدون ضربه هم دچار دررفتگی شانه شوند.
همچنین، آسیب های قبلی به مفصل شانه میتواند احتمال دررفتگی مجدد را افزایش دهد. بههمین دلیل، بازتوانی صحیح پس از اولین دررفتگی از اهمیت زیادی برخوردار است.
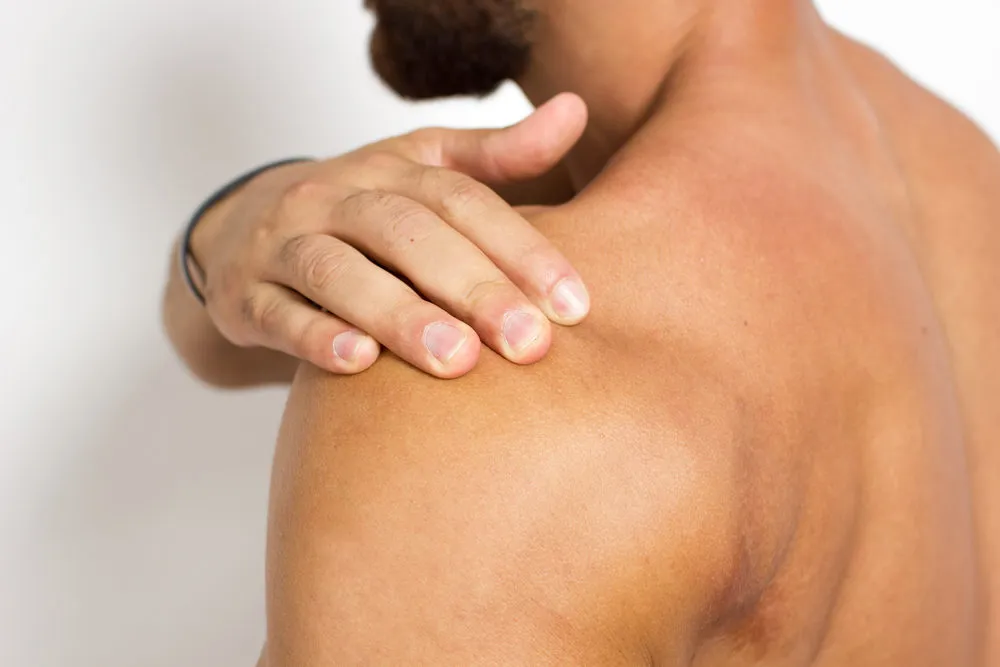
انواع دررفتگی شانه
دررفتگی قدامی (Anterior Dislocation):
شایعترین نوع دررفتگی است که در بیش از ۹۰٪ موارد مشاهده میشود. در این نوع، استخوان بازو به سمت جلو و پایین از حفره گلنویید خارج میشود. این نوع معمولاً در اثر پرتاب ناگهانی یا افتادن روی دست اتفاق میافتد.
دررفتگی خلفی (Posterior Dislocation):
کمتر رایج است و معمولاً بر اثر تشنج یا شوک الکتریکی رخ میدهد. در این نوع، استخوان بازو به سمت عقب میلغزد. تشخیص آن نسبت به نوع قدامی دشوارتر است و گاهی با شکستگی اشتباه گرفته میشود.
دررفتگی تحتانی (Inferior Dislocation):
نادرترین نوع دررفتگی است. در این حالت، استخوان بازو به سمت پایین میرود و بازو به شکل غیرطبیعی در بالای سر قرار میگیرد. این نوع معمولاً در اثر کشیده شدن ناگهانی بازو به بالا ایجاد میشود.
شناخت نوع دررفتگی اهمیت زیادی در انتخاب روش درمان دارد. برخی از انواع ممکن است نیاز به جراحی داشته باشند، در حالی که نوع دیگر تنها با جا اندازی و فیزیوتراپی درمان میشوند.
علائم دررفتگی شانه
علائم این آسیب معمولاً واضح و دردناک هستند. در ادامه به مهمترین آنها اشاره میکنیم:
درد ناگهانی و شدید: یکی از اولین و بارزترین علائم دررفتگی شانه، درد غیرقابل تحمل و آنی در محل مفصل است.
تغییر شکل ظاهری شانه: در بسیاری از موارد، شانه آسیبدیده پایینتر از شانه سالم به نظر میرسد یا استخوان بیرونزده قابل مشاهده است.
عدم توانایی در حرکت دادن بازو: فرد قادر به حرکت دادن دست خود نیست و هرگونه تلاش برای حرکت باعث افزایش درد میشود.
ورم و کبودی: معمولاً بعد از گذشت چند دقیقه تا چند ساعت، ناحیه آسیبدیده متورم و کبود میشود.
بیحسی یا سوزنسوزن شدن: بهدلیل فشردگی یا آسیب به عصبهای اطراف، ممکن است فرد احساس بیحسی یا مورمور شدن در انگشتان یا بازو داشته باشد.
اگر هر یک از این علائم را تجربه کردید، توصیه اکید این است که از حرکت دادن دست خودداری کنید و فوراً به پزشک یا مرکز درمانی مراجعه کنید. دررفتگی درمان نشده یا دیر درمان شده، میتواند منجر به آسیبهای طولانیمدت مفصل شانه شود.
روشهای تشخیص
تشخیص دقیق دررفتگی شانه اهمیت زیادی دارد، زیرا انتخاب روش درمانی وابسته به نوع و شدت دررفتگی است. پزشک ابتدا معاینه فیزیکی انجام میدهد تا از علائم ظاهری مانند تغییر شکل، درد و محدودیت حرکتی مطلع شود. اما برای تأیید تشخیص و بررسی دقیقتر، معمولاً از روشهای تصویربرداری استفاده میشود:
رادیوگرافی (اشعه ایکس): اولین و رایجترین روش تصویربرداری است. با استفاده از آن میتوان محل دقیق دررفتگی و وجود یا عدم وجود شکستگی را بررسی کرد.
MRI (تصویربرداری تشدید مغناطیسی): اگر احتمال آسیب به بافتهای نرم مانند رباطها یا تاندونها وجود داشته باشد، MRI برای بررسی دقیقتر دررفتگی شانه توصیه میشود.
CT اسکن: در موارد پیچیده یا مشکوک به شکستگیهای جزئی، CT اسکن تصویر دقیقتری از مفصل فراهم میکند.
همچنین پزشک ممکن است برای بررسی عملکرد اعصاب و رگها، تستهای عصبی و گردش خون انجام دهد. گاهی اوقات، دررفتگی میتواند به عصب آگزیلاری آسیب برساند که باعث بیحسی در ناحیه شانه میشود.
در نهایت، تشخیص صحیح و سریع، نقش حیاتی در موفقیت درمان و جلوگیری از عوارض دارد. بنابراین مراجعه فوری به پزشک و پیروی دقیق از دستورات او بسیار ضروری است.
درمان دررفتگی شانه
درمان دررفتگی شانه بسته به نوع و شدت آن متفاوت است و ممکن است شامل روشهای غیرجراحی یا جراحی باشد.
درمان غیرجراحی (محافظهکارانه):
جا اندازی (Reduction): اولین مرحله درمانی است. پزشک با تکنیکهای خاصی استخوان بازو را به جای خود برمیگرداند. این کار معمولاً با استفاده از داروهای ضد درد یا آرامبخش انجام میشود تا بیمار احساس ناراحتی کمتری داشته باشد.
استفاده از آتل یا بانداژ: پس از جا اندازی، شانه برای مدتی (معمولاً ۲ تا ۴ هفته) با آتل ثابت نگه داشته میشود تا مفصل تثبیت شود و بافتها فرصت ترمیم پیدا کنند.
داروهای ضدالتهاب و مسکن: برای کنترل درد و کاهش التهاب استفاده میشوند.
درمان جراحی:
اگر دررفتگی با آسیب به رباطها، تاندونها یا شکستگی همراه باشد، یا دررفتگی بهصورت مکرر رخ دهد، ممکن است جراحی نیاز باشد. در جراحی معمولاً بافتهای آسیبدیده ترمیم میشوند و مفصل بهطور دقیق تثبیت میشود.
جراحیها به روش باز یا آرتروسکوپی انجام میشوند. آرتروسکوپی کمتهاجمیتر است و دوره نقاهت کوتاهتری دارد. بعد از جراحی، فیزیوتراپی برای بازگرداندن حرکت و قدرت عضلات ضروری است.
توانبخشی و فیزیوتراپی پس از دررفتگی:
یکی از مهمترین بخشهای درمان دررفتگی شانه، توانبخشی و فیزیوتراپی پس از جا اندازی یا جراحی است. بدون توانبخشی صحیح، احتمال عود مجدد دررفتگی یا محدودیت حرکتی بالا میرود.
مراحل توانبخشی:
مرحله اول (استراحت و کاهش التهاب):
استفاده از یخ برای کاهش درد و تورم
بستن آتل یا بانداژ به مدت ۲ تا ۳ هفته
مرحله دوم (بازگردانی دامنه حرکتی):
تمرینات کششی ملایم برای افزایش انعطافپذیری
تمریناتی برای تقویت عضلات اطراف شانه مانند روتاتور کاف
مرحله سوم (بازگشت به فعالیتهای روزمره):
تمرینات مقاومتی برای تقویت عضلات
آموزش وضعیت صحیح بدن برای جلوگیری از آسیب مجدد
فیزیوتراپیست ممکن است از تجهیزات خاصی مانند اولتراسوند، تحریک الکتریکی یا تمرینات آبی استفاده کند. مدت زمان توانبخشی بسته به نوع آسیب و پاسخ بدن متفاوت است ولی معمولاً بین ۶ هفته تا ۳ ماه طول میکشد.