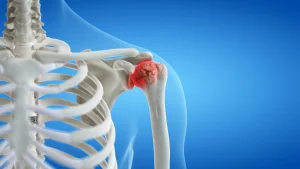
آرتروز شانه یکی از بیماریهای شایع مفصلی است که به تخریب تدریجی غضروف مفصل شانه و کاهش عملکرد آن منجر میشود. این وضعیت میتواند باعث درد شانه، سفتی و محدودیت در حرکت بازو شود. برخلاف بسیاری از مفاصل دیگر بدن که وزن زیادی تحمل میکنند، مفصل شانه بیشتر برای حرکت طراحی شده است تا وزنبرداری. با این حال، به دلیل استفاده مکرر و حرکتهای پیچیده، این مفصل نیز در معرض فرسایش و آسیب قرار دارد.
آرتروز در شانه میتواند به دو شکل عمده بروز کند: آرتروز اولیه که به دلیل فرسایش طبیعی و افزایش سن ایجاد میشود، و آرتروز ثانویه که در اثر آسیبهای قبلی، شکستگیها یا شرایط التهابی مانند آرتریت روماتوئید به وجود میآید.
افرادی که به آرتروز شانه مبتلا هستند، معمولاً از درد مزمن در ناحیه بالای بازو، کاهش دامنه حرکتی، احساس ساییدگی یا صدا هنگام حرکت دادن مفصل و حتی بیخوابی شبانه شکایت دارند. شدت علائم ممکن است از فردی به فرد دیگر متفاوت باشد، اما در نهایت، این بیماری تأثیر قابل توجهی بر کیفیت زندگی فرد خواهد گذاشت.
برای مدیریت صحیح این بیماری، شناخت عوامل مؤثر، نشانهها و راه های درمان اهمیت زیادی دارد.
فیزیوتراپی شانه یکی از موثرترین روش ها در مدیریت علائم آرتروز شانه است که در کلینیک فیزیوتراپی سروستان در پاسداران ارائه می شود.
آشنایی با ساختار مفصل شانه
درک آناتومی شانه به ما کمک میکند بفهمیم چگونه آرتروز میتواند این ناحیه را تحت تأثیر قرار دهد. مفصل شانه یکی از پیچیدهترین و منعطفترین مفاصل بدن انسان است. این مفصل شامل اجزای متعددی است که با همکاری یکدیگر حرکتهای مختلف بازو را ممکن میسازند.
نقش مفصل گلنوهومرال
مفصل گلنوهومرال اصلیترین مفصل شانه است که بین سر استخوان بازو (هومروس) و حفره گلنوئید از استخوان کتف قرار دارد. این مفصل شباهت زیادی به یک توپ در حفره دارد و به بازو اجازه میدهد که در جهات مختلف حرکت کند. این مفصل با غضروفی نرم پوشیده شده تا از اصطکاک و ساییدگی استخوانها جلوگیری کند. هنگامی که این غضروف آسیب میبیند یا نازک میشود، استخوانها به هم میسایند و درد و التهاب ایجاد میشود که همان آرتروز است.
عملکرد غضروف در مفصل شانه
غضروف مفصل شانه مانند بالشتکی عمل میکند که ضربهها را جذب کرده و حرکت را بدون درد و اصطکاک ممکن میسازد. این لایه محافظ، در اثر گذر زمان یا در نتیجه آسیبهای شدید، ممکن است فرسوده یا پاره شود. با تخریب غضروف، حرکت مفصل دشوار و دردناک میشود و علائم آرتروز بروز میکند.
در کنار این موارد، رباطها، عضلات و تاندونهایی که شانه را احاطه کردهاند نیز نقش مهمی در پایداری و حرکت مفصل دارند. در صورت وجود التهاب یا پارگی در این اجزا، فشار بیشتری به مفصل وارد شده و فرایند آرتروز تسریع میشود.
دلایل بروز آرتروز شانه
در حالی که افزایش سن یکی از عوامل اصلی بروز آرتروز محسوب میشود، این تنها دلیل نیست. مجموعهای از عوامل داخلی و خارجی میتوانند باعث ایجاد یا تشدید این بیماری شوند.
فرسایش طبیعی با افزایش سن
بیشتر موارد آرتروز شانه در افراد بالای ۵۰ سال دیده میشود. با افزایش سن، غضروفها بهطور طبیعی نازکتر شده و خاصیت ارتجاعی خود را از دست میدهند. همچنین تولید مایع مفصلی کاهش یافته و روانسازی حرکات کم میشود. این تغییرات زمینهساز ساییدگی مفصل و بروز آرتروز هستند.
آسیبهای فیزیکی و جراحیها
شکستگیها یا دررفتگیهای شدید شانه میتوانند باعث تخریب مفصل شوند. همچنین برخی جراحیها مانند ترمیم روتاتور کاف یا جااندازی مفصل در صورت عدم بهبودی کامل ممکن است منجر به تغییر ساختار مفصل و آرتروز ثانویه شوند. ورزشکاران یا افرادی که فعالیتهای سنگین دستی دارند نیز در معرض آسیبهای مکرر هستند که میتواند زمینهساز بروز آرتروز گردد.
عوامل ژنتیکی و زمینهای
در برخی موارد، آرتروز ممکن است به صورت ارثی در خانوادهها دیده شود. ساختار غیرطبیعی استخوانی، ناهنجاریهای مادرزادی یا وجود بیماریهای مزمن التهابی مثل روماتیسم مفصلی میتواند فرد را مستعد آرتروز کند. دیابت، چاقی و اختلالات متابولیک نیز از دیگر عوامل خطر هستند که در بروز یا تشدید این بیماری نقش دارند.
علائم آرتروز شانه
تشخیص زودهنگام آرتروز شانه نیازمند توجه به علائم هشداردهنده اولیه است. شناخت این نشانهها به شما کمک میکند پیش از پیشرفت بیماری، اقدام به درمان مناسب کنید.
درد مزمن و محدودیت حرکتی
اولین و شایعترین علامت آرتروز شانه، درد مداوم در ناحیه مفصل است. این درد ممکن است ابتدا فقط هنگام فعالیت یا بالا بردن دست احساس شود، اما با پیشرفت بیماری حتی در حالت استراحت یا خواب نیز ادامه خواهد داشت. بسیاری از بیماران شبها از درد بیدار میشوند و در خوابیدن به پشت دچار مشکل هستند. به مرور زمان، دامنه حرکتی بازو کاهش مییابد؛ بهطوریکه انجام کارهای ساده مثل شانهزدن مو یا پوشیدن لباس دشوار میشود.
صدای کلیک یا قفل شدن مفصل
در برخی بیماران، هنگام حرکت دادن بازو، صدایی مانند کلیک، ترک یا ساییدگی شنیده میشود. این صداها معمولاً ناشی از ساییده شدن استخوانها روی یکدیگر یا حرکت قطعات آزاد شده از غضروف درون مفصل هستند. گاهی اوقات مفصل ممکن است “قفل” شود یا به سختی حرکت کند که نشاندهنده پیشرفت آرتروز است.
التهاب و تورم موضعی
در مراحل پیشرفتهتر، التهاب مفصل باعث تورم، قرمزی یا حتی گرم شدن ناحیه شانه میشود. این التهاب میتواند منجر به حساسیت شدید در لمس و محدودیت بیشتر در حرکت شود. بهویژه در موارد آرتروز روماتیسمی، تورم ممکن است دو طرفه باشد و سایر مفاصل بدن را نیز درگیر کند.
انواع آرتروز شانه
آرتروز شانه تنها یک نوع خاص ندارد، بلکه شامل چندین نوع مختلف است که هر یک از آنها دلایل، نشانهها و روند پیشرفت مخصوص به خود را دارند. شناخت این انواع به پزشکان کمک میکند تا درمان مؤثرتری را برای بیماران انتخاب کنند.
آرتروز اولیه (Degenerative Osteoarthritis)
این نوع شایعترین فرم آرتروز شانه است که معمولاً در اثر فرآیند طبیعی پیری ایجاد میشود. در این حالت، غضروف مفصل بهمرور زمان تحلیل میرود و بافت استخوانی زیر آن در معرض اصطکاک قرار میگیرد. آرتروز اولیه اغلب در افراد بالای ۵۰ سال دیده میشود، بهویژه آنهایی که سالها از مفصل شانهشان در کارهای فیزیکی استفاده کردهاند.
در آرتروز اولیه، درد بهتدریج افزایش مییابد و دامنه حرکتی کاهش مییابد. بیماران ممکن است متوجه شوند که انجام حرکات ساده مانند بالا بردن دست، چرخاندن بازو یا حتی فشار دادن دکمه پیراهن برایشان دشوار میشود.
آرتروز پس از سانحه (Post-traumatic Arthritis)
این نوع از آرتروز پس از آسیبدیدگی مفصل شانه، نظیر شکستگی، دررفتگی یا آسیب به رباطها و تاندونها ایجاد میشود. حتی اگر آسیب اولیه بهخوبی درمان شده باشد، تغییرات ساختاری در مفصل میتواند باعث ساییدگی زودرس غضروف و ایجاد آرتروز شود.
علائم آرتروز پس از سانحه معمولاً زودتر از نوع اولیه ظاهر میشوند و ممکن است در افراد جوانتری که سابقه ضربه یا جراحی دارند، دیده شود. در این موارد، سابقه پزشکی دقیق بیمار نقش مهمی در تشخیص دارد.
آرتروز روماتیسمی
آرتروز روماتیسمی یا روماتوئید آرتریت یک بیماری خودایمنی است که باعث حمله سیستم ایمنی به بافتهای سالم بدن، بهویژه مفاصل میشود. در این نوع از آرتروز، التهاب مزمن باعث آسیب به پوشش مفصل (سینوویوم) و در نهایت تخریب غضروف و استخوان میشود.
برخلاف دو نوع قبلی، آرتروز روماتیسمی میتواند مفاصل دو طرف بدن را به طور همزمان تحت تأثیر قرار دهد و معمولاً با علائم سیستمیک مانند خستگی، تب خفیف و کاهش وزن همراه است. در شانه، این نوع از آرتروز ممکن است باعث درد شدید، تورم و محدودیت شدید حرکتی شود.
روشهای تشخیص
برای اطمینان از تشخیص صحیح آرتروز شانه، ترکیبی از بررسی علائم بالینی، آزمایشهای تصویربرداری و تستهای آزمایشگاهی استفاده میشود. تشخیص دقیق، پایهگذار انتخاب درمان مناسب و مؤثر است.
معاینات فیزیکی
اولین مرحله در فرآیند تشخیص، معاینه فیزیکی توسط پزشک است. در این مرحله، پزشک با پرسیدن سوالاتی در مورد شدت درد، محل دقیق آن، عوامل تشدیدکننده یا تسکیندهنده، سابقه آسیب و محدودیتهای حرکتی، اطلاعات اولیه مهمی را جمعآوری میکند.
سپس با معاینه دستی مفصل، دامنه حرکتی فعال و غیرفعال بررسی میشود. در بسیاری از موارد، کاهش دامنه حرکت، درد در انتهای حرکات و صداهای غیرعادی از مفصل شانه، نشانههایی از آرتروز را نشان میدهند.
عکسبرداری با اشعه ایکس و MRI
تصویربرداری بخش کلیدی در تشخیص آرتروز شانه است. عکسبرداری با اشعه ایکس معمولترین روش تصویربرداری برای مشاهده تغییرات ساختاری مفصل مانند کاهش فضای مفصلی، تشکیل زائدههای استخوانی (استئوفیت) و تغییر شکل استخوانهاست.
در مواردی که نیاز به بررسی دقیقتری وجود دارد، از MRI (تصویربرداری رزونانس مغناطیسی) استفاده میشود تا ساختارهای نرم مانند غضروف، تاندونها، رباطها و عضلات نیز به خوبی بررسی شوند. MRI میتواند آسیبهای همزمان در روتاتور کاف یا بافت سینوویال را نیز مشخص کند.
آزمایشات خون برای رد علل دیگر
در مواردی که پزشک به آرتروز روماتیسمی یا علل التهابی دیگر مشکوک باشد، ممکن است آزمایش خون تجویز شود. تستهای مانند ESR، CRP و فاکتور روماتوئید (RF) میتوانند به تشخیص بیماریهای خودایمنی کمک کنند. همچنین بررسی سطوح ویتامین D، کلسیم و اسید اوریک در برخی شرایط خاص مفید است.
درمان آرتروز شانه
درمان آرتروز شانه به شدت بیماری، سن بیمار، سطح فعالیت و علائم بالینی بستگی دارد. هدف اصلی درمان، کاهش درد، افزایش دامنه حرکتی و بهبود کیفیت زندگی بیمار است. درمانها به دو دسته اصلی تقسیم میشوند: درمانهای غیرجراحی و جراحی.
درمانهای غیرجراحی
داروها
داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن، ناپروکسن یا سلکوکسیب به کاهش درد و التهاب کمک میکنند. در برخی موارد، پزشک ممکن است داروهای شلکننده عضلانی یا تزریق کورتون داخل مفصل را نیز توصیه کند.
فیزیوتراپی
تمرینات فیزیوتراپی به افزایش انعطافپذیری و تقویت عضلات اطراف مفصل شانه کمک میکنند. فیزیوتراپی یکی از مؤثرترین درمانها در مراحل ابتدایی آرتروز است و میتواند سرعت پیشرفت بیماری را کاهش دهد.
تغییر سبک زندگی
کاهش وزن، اجتناب از فعالیتهایی که فشار زیادی به مفصل وارد میکنند، استفاده از کمپرس گرم یا سرد، و رعایت اصول ارگونومی هنگام کار میتواند نقش مهمی در کنترل علائم داشته باشد.
مکملها و درمانهای جایگزین
استفاده از مکملهایی مانند گلوکزامین، کندرویتین، امگا ۳، و زردچوبه ممکن است برای برخی بیماران مفید باشد. البته این درمانها باید زیر نظر پزشک صورت گیرند.
گزینههای جراحی برای آرتروز شانه
در مواردی که درمانهای غیرجراحی کارساز نباشند یا آرتروز پیشرفته باشد، ممکن است نیاز به جراحی باشد. تصمیم به جراحی بستگی به شدت درد، میزان محدودیت حرکتی و سطح فعالیت فرد دارد.
آرتروسکوپی شانه
این روش کمتهاجمی اغلب برای آرتروزهای خفیف تا متوسط انجام میشود. در آرتروسکوپی، جراح با استفاده از دوربین و ابزارهای ظریف وارد مفصل شده و بافتهای آسیبدیده، قطعات غضروفی آزاد یا زائدههای استخوانی را پاکسازی میکند. این روش باعث کاهش درد و بهبود حرکت میشود، اما در موارد پیشرفته معمولاً کافی نیست.
تعویض مفصل شانه (Total Shoulder Replacement)
در آرتروز شدید، تعویض کامل مفصل شانه بهترین گزینه است. در این روش، سر استخوان بازو و سطح مفصلی گلنوئید با اجزای مصنوعی جایگزین میشود. این جراحی میتواند درد را بهطور چشمگیری کاهش داده و عملکرد بازو را بهبود بخشد.
برای افراد مسنتر یا کمتحرک، تعویض مفصل نیمه (Hemiarthroplasty) ممکن است کافی باشد. در این روش، تنها سر استخوان بازو جایگزین میشود. همچنین در مواردی که تاندونهای روتاتور کاف بهشدت آسیب دیده باشند، از پروتز معکوس (Reverse Shoulder Replacement) استفاده میشود که ساختار متفاوتی دارد و به عضلات دیگر برای حرکت تکیه میکند.
ریکاوری پس از جراحی
دوران نقاهت پس از جراحی ممکن است چند هفته تا چند ماه طول بکشد. فیزیوتراپی بعد از عمل نقش کلیدی در بازگرداندن عملکرد طبیعی شانه دارد. رعایت دقیق دستورات پزشک، مصرف منظم داروها و تمرینات حرکتی توصیهشده، روند بهبودی را تسریع میکند.